Saiba a diferença entre hipertireoidismo e hipotireoidismo.
Vamos esclarecer uma coisa logo no começo, tireóide (ou tiróide) é um órgão e não uma doença. É muito comum ouvir as pessoas dizerem que têm tireóide como se isso fosse um problema de saúde. Ora, tireóide todo mundo tem, isto não quer dizer nada. Para haver algum significado é preciso dizer qual o problema que a mesma apresenta: hipotireoidismo, hipertireoidismo, câncer de tireóide, nódulo na tireóide, etc...
Vamos esclarecer uma coisa logo no começo, tireóide (ou tiróide) é um órgão e não uma doença. É muito comum ouvir as pessoas dizerem que têm tireóide como se isso fosse um problema de saúde. Ora, tireóide todo mundo tem, isto não quer dizer nada. Para haver algum significado é preciso dizer qual o problema que a mesma apresenta: hipotireoidismo, hipertireoidismo, câncer de tireóide, nódulo na tireóide, etc...
A tiróide (ou tireóide) é uma glândula em formato de borboleta localizada na base do pescoço, à frente da traquéia. Ela produz dois hormônios chamados de triiodotironina e tiroxina, mais conhecidos como T3 e T4, respectivamente. Esses hormônios são os responsáveis pelo metabolismo do corpo, ou seja, o modo como o organismo armazena e gasta energia.
Quando a tireóide funciona muito e produz hormônios em excesso, chamamos de hipertireoidismo. Quando funciona pouco ou quando esta foi removida cirurgicamente devido a um tumor, chamamos de hipotireoidismo.
Reforçando o conceito:
- Hipertireoidismo = produção exagerada de hormônios tireoidianos
- Hipotireoidismo = produção insuficiente de hormônios tireoidianos
Quando a tireóide funciona muito e produz hormônios em excesso, chamamos de hipertireoidismo. Quando funciona pouco ou quando esta foi removida cirurgicamente devido a um tumor, chamamos de hipotireoidismo.
Reforçando o conceito:
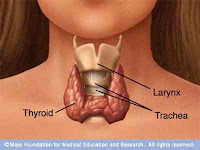 |
| Localização da tiróide |
- Hipertireoidismo = produção exagerada de hormônios tireoidianos
- Hipotireoidismo = produção insuficiente de hormônios tireoidianos
A falta de hormônios tireoidianos ou hipotireoidismo, diminui nosso metabolismo e causa os seguintes problemas:
Sinais e sintomas do hipotireoidismo
- Bócio (veja mais abaixo)
- Astenia
- Pele seca
- Dor nas articulações
- Síndrome do túnel do carpo
- Constipação intestinal (prisão de ventre)
- Aumento do colesterol - Alterações da menstruação
- Ganho de peso
- Intolerância ao frio
- Perda de cabelo
- Letargia
- Edemas (Inchaços)
- Em casos graves e não tratados: Coma
Já o excesso de hormônios, chamado de hipertireoidismo, causa:
Sinais e sintomas do hipertireoidismo
- Aumento do suor
- Intolerância ao calor
- Proptose do olho (olhos esbugalhados)
- Palpitações e arritmias cardíacas
- Perda de peso
- Aumento da sede e da fome
- Irritabilidade e ansiedade
- Tremores das mãos
O bócio é o aumento de tamanho da tireóide que pode ser notado como um abaulamento na região anterior do pescoço. Pode ocorrer no hipotireoidismo e no hipertireoidismo.
Era um sinal muito comum no início do século XX devido a deficiência de iodo na alimentação (o iodo é um elemento necessário para a formação dos hormônios tireoidianos). A partir da metade do século passado, o iodo foi adicionado ao sal de cozinha e desde então deixou de ser uma causa comum de bócio.
As principais causas de hipotireoidismo e hipertireoidismo são as doenças auto-imunes (aquelas em que o organismo indevidamente produz anticorpos conta ele mesmo), a destacar a doença de Graves no hipertireoidismo e a doença de Hashimoto no hipotireoidismo. A remoção cirúrgica da tireóide, ou a sua destruição por iodo radioativo também são causas comuns de hipotireoidismo.
O diagnóstico, em geral, é feito com analises de sangue, através da dosagem do TSH e do T4 livre. Nos textos sobre hipertireoidismo e hipotireoidismo explicamos com mais detalhes os efeitos do TSH sobre a tiróide.
O tratamento é feito com reposição de hormônios no hipotireoidismo, ou com drogas que inibem a produção dos mesmos no hipertireoidismo.
Sinais e sintomas do hipotireoidismo
- Bócio (veja mais abaixo)
- Astenia
- Pele seca
- Dor nas articulações
- Síndrome do túnel do carpo
- Constipação intestinal (prisão de ventre)
- Aumento do colesterol - Alterações da menstruação
- Ganho de peso
- Intolerância ao frio
- Perda de cabelo
- Letargia
- Edemas (Inchaços)
- Em casos graves e não tratados: Coma
Já o excesso de hormônios, chamado de hipertireoidismo, causa:
Sinais e sintomas do hipertireoidismo
 |
| Proptose - sintoma do hipertireoidismo |
- Intolerância ao calor
- Proptose do olho (olhos esbugalhados)
- Palpitações e arritmias cardíacas
- Perda de peso
- Aumento da sede e da fome
- Irritabilidade e ansiedade
- Tremores das mãos
O bócio é o aumento de tamanho da tireóide que pode ser notado como um abaulamento na região anterior do pescoço. Pode ocorrer no hipotireoidismo e no hipertireoidismo.
 |
| Bócio - Pode ocorrer no hiper e no hipotireoidismo |
As principais causas de hipotireoidismo e hipertireoidismo são as doenças auto-imunes (aquelas em que o organismo indevidamente produz anticorpos conta ele mesmo), a destacar a doença de Graves no hipertireoidismo e a doença de Hashimoto no hipotireoidismo. A remoção cirúrgica da tireóide, ou a sua destruição por iodo radioativo também são causas comuns de hipotireoidismo.
O diagnóstico, em geral, é feito com analises de sangue, através da dosagem do TSH e do T4 livre. Nos textos sobre hipertireoidismo e hipotireoidismo explicamos com mais detalhes os efeitos do TSH sobre a tiróide.
O tratamento é feito com reposição de hormônios no hipotireoidismo, ou com drogas que inibem a produção dos mesmos no hipertireoidismo.





 Lesão localizada no pênis
Lesão localizada no pênis  Balanite
Balanite  Vulvovaginite
Vulvovaginite Lesão localizada no pênis (glande)
Lesão localizada no pênis (glande)  Lesão localizada na vulva (grandes lábios)
Lesão localizada na vulva (grandes lábios)
 Escolha uma marca de confiança. Carregue-a sempre com você. É recomendável ter uma ou maisunidades de reserva. Conserve-as protegidas do calor e utilize-as sempre dentro do prazo de validade.
Escolha uma marca de confiança. Carregue-a sempre com você. É recomendável ter uma ou maisunidades de reserva. Conserve-as protegidas do calor e utilize-as sempre dentro do prazo de validade.

